Nel dibattito sull’intelligenza artificiale in sanità si tende spesso a concentrare l’attenzione sulle tecnologie che nascono, molto meno su ciò che accade dopo. Eppure è proprio lì che si gioca una parte decisiva della partita. Il report “AI Adoption Gap in Healthcare” mette in evidenza un punto cruciale: molte innovazioni superano la fase di sviluppo, ma si fermano quando devono entrare davvero nel sistema.
Il problema, in altre parole, non è generare soluzioni innovative. È farle scalare.
Questo passaggio – dalla disponibilità tecnologica alla diffusione su larga scala – rappresenta una delle fragilità meno discusse ma più rilevanti del sistema sanitario italiano.
Dove si interrompe il percorso dell’innovazione
Le imprese, e in particolare le PMI, mostrano una forte capacità di sviluppo, validazione e preparazione al mercato. Il report lo documenta con chiarezza. Ma è nel momento in cui queste soluzioni devono essere adottate dal Servizio Sanitario che emergono i maggiori ostacoli.
Qui si concentra un insieme di criticità che il report rende visibili: percorsi di procurement poco allineati all’innovazione, modelli decisionali eterogenei, tempi lunghi di valutazione, incertezza nei meccanismi di rimborso. Singolarmente, ciascuno di questi fattori può apparire gestibile. Insieme, producono un effetto sistemico che rallenta o blocca la scalabilità.
Il risultato è che molte tecnologie raggiungono il mercato, ma non raggiungono il sistema.
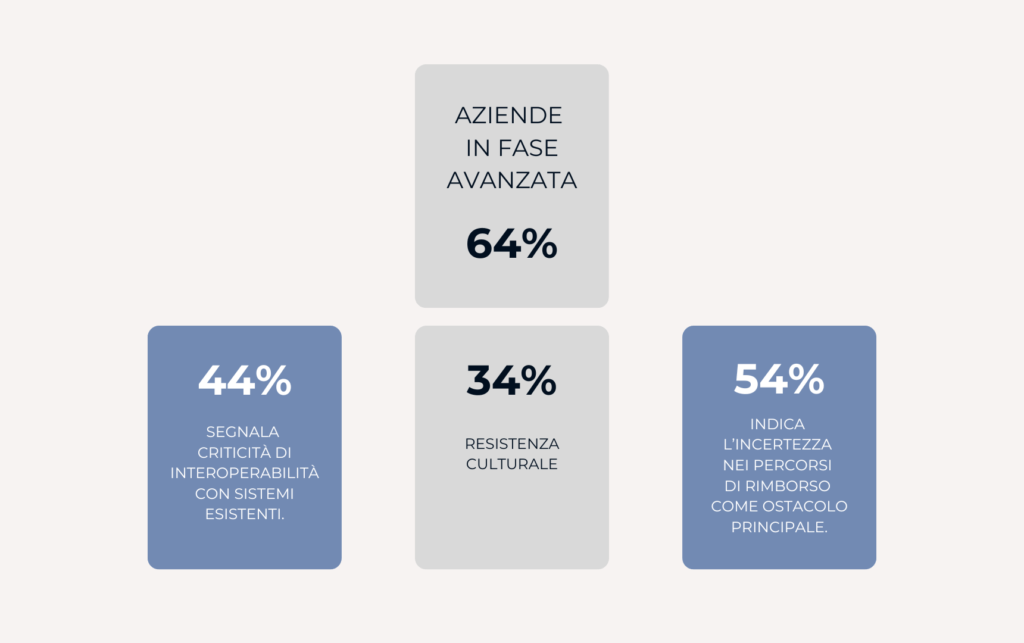
Il nodo del procurement pubblico
Uno dei punti meno discussi, ma più rilevanti, riguarda il rapporto tra innovazione e procurement. I modelli di acquisto pubblici sono stati storicamente progettati per tecnologie consolidate, non per soluzioni digitali che evolvono rapidamente e richiedono valutazioni basate su impatto, dati e risultati.
Questo disallineamento crea un problema strutturale. Le imprese sviluppano soluzioni innovative, ma incontrano un sistema di accesso che fatica a valutarle secondo logiche coerenti con la loro natura. Il problema, quindi, non è solo acquistare innovazione, ma sapere come farlo.
È qui che molte tecnologie si fermano.
Cosa significa “scaling” in sanità
Nel contesto delle tecnologie digitali, “scalare” non significa semplicemente vendere di più. Significa passare da una sperimentazione locale o da un uso limitato a un’adozione stabile e diffusa all’interno del sistema sanitario.
Una soluzione scala quando può essere replicata in più strutture, integrarsi nei processi esistenti, ottenere sostenibilità economica e produrre impatto su larga scala.
Molte innovazioni arrivano al proof of concept. Molte meno arrivano a questo livello. Ed è proprio qui che si concentra uno dei nodi centrali dell’adoption gap.
Le PMI innovano, ma non riescono a scalare
Questo problema colpisce soprattutto le piccole e medie imprese, che rappresentano il nucleo dinamico dell’ecosistema MedTech. Il report evidenzia chiaramente questa asimmetria: forte capacità upstream, ma limitato scaling downstream nel SSN.
È una formulazione importante, perché sposta la lettura dal singolo ostacolo al problema di sistema. Non siamo di fronte a aziende che non riescono a innovare. Siamo di fronte a un contesto che fatica a trasformare innovazione disponibile in adozione diffusa.
Ed è una differenza decisiva.
Il problema è industriale prima ancora che sanitario
Leggere questa dinamica solo come una criticità del SSN sarebbe riduttivo. Il tema riguarda anche la politica industriale. Se il sistema non consente alle innovazioni di scalare, si riduce il ritorno degli investimenti in ricerca e sviluppo, si indebolisce la competitività delle imprese e si rallenta la crescita di un settore ad alto potenziale.
Il punto, quindi, non riguarda soltanto l’accesso dei pazienti a nuove tecnologie, ma la capacità del Paese di trasformare innovazione in sviluppo.
È qui che il tema dello scaling smette di essere tecnico e diventa strategico.

Scalare richiede un sistema che sappia assorbire innovazione
Il report suggerisce implicitamente una lezione importante: innovare e scalare non sono la stessa cosa. La seconda richiede condizioni abilitanti che vanno oltre la qualità delle tecnologie. Servono modelli di valutazione coerenti, meccanismi di accesso prevedibili, capacità organizzativa e strumenti di procurement più evoluti.
In altre parole, servono sistemi progettati non solo per regolare l’innovazione, ma per assorbirla.
Finché questo passaggio non avviene, il rischio è che molte tecnologie continuino a fermarsi nel punto più critico: quello tra il mercato e il sistema.


